O postępowaniu terapeutycznym w PPS raz jeszcze
prof. dr hab. n. med. Ewa Matyja
Osoby po polio przedstawiają całą „konstelację” objawów, będącą wynikiem połączenia niepełnosprawności ruchowej i gamy objawów niemotorycznych, takich jak uogólnione znużenie, zaburzenia snu, nadwrażliwość na ból itp. Objawy PPS nakładają się na istniejące deficyty neurologiczne, współistniejące procesy chorobowe oraz objawy wynikające z naturalnego upływu czasu, zwane potocznie starzeniem się.
Dlatego każda osoba po polio ma inny profil niepełnosprawności i inny przebieg choroby. Właśnie ze względu na tę różnorodność ważne są zindywidualizowane strategie postępowania, bo tylko takie ostatecznie mogą okazać się skuteczne. To prosta zasada, która powinna obowiązywać przy późnych następstwach polio. Indywidualna zmienność narzuca potrzebę zróżnicowanej aktywności psychofizycznej, dostosowanej do rzeczywistego stanu funkcjonalnego. Ważna jest odpowiednia modyfikacja stylu życia, planowanie wysiłku i odpoczynku, jak również wprowadzenie pewnych rozwiązań, mających na celu oszczędzanie energii.
Trzeba pamiętać, że PPS to postępująca dysfunkcja nadmiernie rozbudowanych jednostek ruchowych, które wskutek nadmiernego przeciążenia, trwającego dziesięciolecia, ulegają uszkodzeniu. Niewątpliwie osoby, które bardziej aktywnie „uprawiały” rehabilitację w okresie stabilizacji stanu klinicznego i prowadziły wyczerpujący trening ruchowy, zapłaciły wyższą cenę w postaci wcześniejszego i/lub bardziej dotkliwego rozwoju późnych efektów polio. Nadmierna eksploatacja ocalałych po polio neuronów, unerwiających „osierocone” włókna mięśniowe, prowadzi do wcześniejszego zaburzenia równowagi pomiędzy reinerwacją i odnerwieniem mięśni, zaopatrywanych przez coraz bardziej dysfunkcyjne motoneurony. Taką cenę osoby po polio płaciły często za determinację w dążeniu do zachowania pełnionych ról społecznych i rodzinnych. Ważne więc, aby teraz działania w przypadku późnych następstw polio nie doprowadziły do całkowitego i nieodwracalnego uszkodzenia przemęczonych nadmierną pracą, wyczerpanych jednostek motorycznych.
Ćwiczenia fizyczne są bezpieczne i skuteczne tylko wtedy, gdy są dokładnie dostosowane do objawów ubytkowych i, co więcej, gdy są stale monitorowane. Rehabilitacja jest bardziej korzystna dla tych grup mięśni, które nie były dotknięte ostrą infekcją polio lub były uszkodzone subklinicznie, tzn. bez objawów porażenia. Natomiast bardzo ostrożnie trzeba dawkować rehabilitację w odniesieniu do mięśni z objawami niedowładu/porażenia. Odpowiedni trening izokinetyczny, izometryczny, ćwiczenia w ciepłym otoczeniu i odciążeniu mogą poprawić siłę i wytrzymałość mięśni, zwiększyć mobilność i zmniejszyć ból, bez potęgowania zwyrodnienia 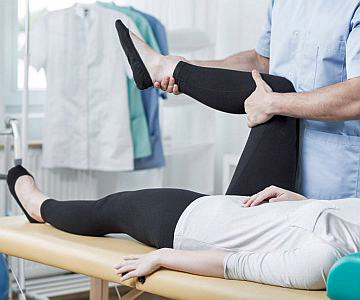 jednostki ruchowej. Natomiast ciężkie, intensywne ćwiczenia oporowe w przypadku mięśni dotkniętych objawami polio mogą przynieść efekt przeciwny do zamierzonego. Ćwiczenia należy przerwać lub zmniejszyć ich intensywność, jeśli tylko zauważy się dodatkowe osłabienie, nadmierne zmęczenie lub wydłużony czas regeneracji. Jednak odpowiednio dostosowane, regularne ćwiczenia mogą utrzymać sprawność i pomóc w radzeniu sobie z bólem. Bo mogą uwalniać endorfiny, poprawiać samoocenę i samopoczucie, co również pomaga minimalizować negatywne skutki bólu.
jednostki ruchowej. Natomiast ciężkie, intensywne ćwiczenia oporowe w przypadku mięśni dotkniętych objawami polio mogą przynieść efekt przeciwny do zamierzonego. Ćwiczenia należy przerwać lub zmniejszyć ich intensywność, jeśli tylko zauważy się dodatkowe osłabienie, nadmierne zmęczenie lub wydłużony czas regeneracji. Jednak odpowiednio dostosowane, regularne ćwiczenia mogą utrzymać sprawność i pomóc w radzeniu sobie z bólem. Bo mogą uwalniać endorfiny, poprawiać samoocenę i samopoczucie, co również pomaga minimalizować negatywne skutki bólu.
Trzeba też pamiętać, że główne objawy PPS w postaci osłabienia i bólu mięśni, oraz znużenia, mogą wynikać z niewłaściwego użytkowania narządu ruchu. Z biegiem lat, komórki nerwowe mogą zostać uszkodzone nie tylko przez polio, ale i przez dodatkowe czynniki szkodliwe, uraz lub naturalne starzenie się. Te same objawy mogą być również skutkiem bezczynności np. z powodu unieruchomienia po złamaniu, upadku lub wskutek nasilonego zespołu bólowego. Brak ruchu w stawie i brak obciążania kończyny może sprawić, że wystąpi osłabienie mięśni i ból. Właśnie dlatego trudno opracować ścisłe zalecenia dla osób po polio, dotyczące rehabilitacji, bo czasem nie wiadomo, czy lepiej zachęcać do ćwiczeń, czy też przed nimi przestrzegać. To tylko sam pacjent po polio wie najlepiej, co i kiedy mu szkodzi, a co pomaga na danym etapie rozwoju przewlekłej choroby, jaką jest polio. Każdy więc musi sam wypracować swój indywidualny model aktywności.
I nie dziwi fakt, że ktoś może ćwiczyć intensywnie w siłowni, ani że komuś innemu pomagają różnorodne formy rehabilitacji i/lub fizykoterapii. Najprawdopodobniej stan uszkodzeń neuronalnych pozwala im na taką aktywność, która z kolei pomaga zachować mobilność, podczas gdy bezczynność nasila niemoc słabnących mięśni. Fakt poprawy, lepszego samopoczucia, nie powinien jednak uśpić czujności, trzeba stale wsłuchiwać się w swój organizm, bo ten daje najlepsze sygnały przy nadmiernym przeciążeniu.
Warto też przestrzec przed wejściem w tak zwany cykl Boom and Bust (wzrost i spadek), w którym zmęczenie spowodowane nadmierną aktywnością (faza Boom) doprowadza do wymuszonego okresu spadku aktywności (faza Bust). Z kolei zbyt długi okres braku aktywności powoduje zmniejszenie sprawności, co u osób zdeterminowanych do regularnych ćwiczeń może prowadzić do zbyt szybkiego powrotu do fazy aktywności Boom, co znowu nasila znużenie, ból mięśni i stawów. Dlatego unikanie cyklu Boom and Bust jest ważne. Jednak z drugiej strony stymulacja aktywności daje najwięcej informacji, które mogą być pomocne przy wypracowaniu indywidualnego schematu oszczędzania energii.
Trzeba więc zastosować zasadę „złotego środka”. Każdy sam musi opracować swój spersonalizowany model aktywności ruchowej i stylu życia. Co więcej ten model musi być ustawicznie modyfikowany, odpowiednio do zmiany stanu klinicznego. Splot różnych objawów i ich wzajemne relacje, nasilanie jednych objawów przez drugie, tego nie ułatwiają.
Warto także wspomnieć o znaczeniu bólu w PPS, który zgłasza ok. 90% pacjentów. Ma on charakter przewlekły i różną etiopatogenezę, dlatego standardowe zabiegi przeciwbólowe są często nieskuteczne. Pacjenci z PPS mogą zostać wciągnięci w cały cykl różnorodnych objawów: bólu, zaburzeń snu, zmęczenia, negatywnego myślenia, depresji i stresu, co może sprawić, że ból będzie się nasilał, a przez to będzie trudniejszy do pokonania.
Istnieją różne metody blokowania bólu. Należą do nich np. masaż, ciepło, fizjoterapia. Fizjoterapeuci mogą zaoferować dostosowany program ćwiczeń, hydroterapię, TENS itd. Ale czasem wystarczy tylko skorygować postawę, poprawić mechanikę chodu, zredukować aktywność w ciągu dnia. W niektórych przypadkach rozciąganie mięśni i tkanki łącznej przynosi ulgę, należy jednak robić to rozsądnie, ponieważ mniej rozciągnięte ścięgna i zmniejszony zakres ruchu w stawie może dać większe korzyści. Ból mięśniowo-powięziowy mogą zmniejszać techniki uwalniania mięśniowo-powięziowego. Czasem skuteczne są leki przeciwzapalne np. niesterydowe leki przeciwzapalne (NLP), innym razem bardziej pomocne w opanowaniu bólu i zmęczenia będą leki przeciwdepresyjne (TCA).
Trzeba pamiętać, że ból mięśniowo-szkieletowy często wymaga zmniejszenia masy ciała, stosowania urządzeń wspomagających i technik terapii fizykalnej. Zdrowa, zbilansowana dieta poprawi ogólny stan zdrowia i samopoczucie, pomoże w utrzymaniu prawidłowej wagi, zredukuje obciążenie mięśni i stawów. Nauka radzenia sobie z bólem też może przyczynić się do zmniejszenia dolegliwości bólowych. Tak więc w przypadku bólu w PPS nie ma jednolitego schematu postępowania. Ważne jest, aby znaleźć najlepszą metodę dla konkretnej osoby.
Tak samo różnie można postępować przy zaburzeniach snu. Niektórym pomaga wyciszenie się przed snem, ciepła kąpiel, ćwiczenia relaksacyjne, unikanie posiłku zbyt późno, wyłączenie telewizji, środek przeciwbólowy, innym wprost przeciwnie. Czasem leżenie w łóżku jest niewygodne lub bolesne, niektórym pomoże sprzęt utrzymujący pozycję ciała, innym ruch, częsta zmiana pozycji.
WARTO PAMIĘTAĆ:
PPS jest procesem postępującym i często zmusza do zaakceptowania pogorszenia sprawności ruchowej i zmiany nawyków w codziennym funkcjonowaniu.
U osób po polio układ kostno-szkieletowy, pozbawiony odpowiedniego zabezpieczenia tkanką mięśniową, jest bardziej podatny na zmiany zwyrodnieniowe i urazy. Dlatego, jeśli długotrwałe stosowanie kul spowodowało problemy z nadgarstkiem, zmiany zwyrodnieniowo-przeciążeniowe stawu barkowego lub zerwanie ścięgien stożka rotatorów, konieczne może być przejście na wózek inwalidzki lub skuter, czy dostosowanie wyposażenia łazienki i kuchni. To zmniejszy aktywność fizyczną, odciąży stawy lecz niestety pogłębi istniejące deficyty ruchowe. Ale z drugiej strony uchroni przed upadkiem, złamaniem, bardzo poważnymi konsekwencjami słabnącej wydolności fizycznej, które i tak finalnie wymuszą akceptację pogorszającej się sprawności. Trzeba przeprowadzić kalkulacje strat i zysków. Wybrać rozwiązanie najbardziej optymalne, nie przegapić momentu, w którym należy zmienić styl swojego funkcjonowania, aby zachować to, co jeszcze pozostało z nadmiernie eksploatowanych neuronów ruchowych i mięśni szkieletowych, a co może jeszcze długo służyć, tylko na innym poziomie aktywności.
AKTYWNOŚĆ NA ODPOWIEDNIM POZIOMIE – DLA KAŻDEGO.
Dla osób o znacznym stopniu niepełnosprawności, które mają ograniczoną aktywność fizyczną, często podstawą rehabilitacji jest wykonywanie zwykłych codziennych czynności. Oczywiście dla takich osób niezwykle ważne jest utrzymanie zakresu ruchu w stawach, zarówno poprzez ruchy czynne, jak i bierne, które zapobiegają przykurczom i degeneracji chrząstki stawowej. Dla osób siedzących na wózku ważne są ćwiczenia np. mięśni pośladkowych, na których… się siedzi. Trzeba dbać o ich odpowiednie ukrwienie, czyli odżywienie, co będzie zapobiegać zanikowi włókien mięśniowych. A więc rehabilitacja na odpowiednim poziomie.
Chciałabym, aby ci, którzy nie mają wielkich zapasów silnej woli, pozytywnego myślenia i przekonania, że bez aktywności fizycznej powoli zesztywnieją i polegną na polu uogólnionej niemocy, nie czuli się zepchnięci na przedpola walki o independence.
 Bo przecież WSZYSCY się ruszamy, oddychamy, nawet jeżeli nie ćwiczymy w rytmie disco Polio. Na szczęście nasze zapotrzebowanie na endorfiny jest w stanie poderwać do aktywności nawet najbardziej zatwardziałego „lenia”, gdy w drugim pokoju w dolnej szufladzie szafki przy oknie leży, ukryta przed łakomymi członkami rodziny, psem, kotem i sąsiadką, spora tabliczka czekolady. I trzeba przejść lub przejechać wózkiem do szafki, sięgnąć ręką głęboko do szuflady i zachowując świadomość zaleceń super diety z ostatnio przeglądanej strony internetowej, odłamać tylko… jeden plasterek?. W takie ćwiczenie angażujemy nasz układ nerwowy, stymulujemy proprioreceptory i czucie głębokie, poprawiamy koordynację nerwowo-mięśniową, bo musimy precyzyjnie kontrolować zasięg i przebieg ruchu. Można wrócić do poprzedniej lokalizacji i utrwalonej pozycji, i wszystkimi zmysłami smakować ten niebiański dar producentów wyrobów cukierniczych. Nasz ruch jednak trwa, bo nie kończymy naszej wędrówki zanim nie zniknie ostatni plasterek i nie poczujemy zimnego dotyku sreberka, które wcześnie otulało „ciało” czekolady.
Bo przecież WSZYSCY się ruszamy, oddychamy, nawet jeżeli nie ćwiczymy w rytmie disco Polio. Na szczęście nasze zapotrzebowanie na endorfiny jest w stanie poderwać do aktywności nawet najbardziej zatwardziałego „lenia”, gdy w drugim pokoju w dolnej szufladzie szafki przy oknie leży, ukryta przed łakomymi członkami rodziny, psem, kotem i sąsiadką, spora tabliczka czekolady. I trzeba przejść lub przejechać wózkiem do szafki, sięgnąć ręką głęboko do szuflady i zachowując świadomość zaleceń super diety z ostatnio przeglądanej strony internetowej, odłamać tylko… jeden plasterek?. W takie ćwiczenie angażujemy nasz układ nerwowy, stymulujemy proprioreceptory i czucie głębokie, poprawiamy koordynację nerwowo-mięśniową, bo musimy precyzyjnie kontrolować zasięg i przebieg ruchu. Można wrócić do poprzedniej lokalizacji i utrwalonej pozycji, i wszystkimi zmysłami smakować ten niebiański dar producentów wyrobów cukierniczych. Nasz ruch jednak trwa, bo nie kończymy naszej wędrówki zanim nie zniknie ostatni plasterek i nie poczujemy zimnego dotyku sreberka, które wcześnie otulało „ciało” czekolady.
W ramach ćwiczeń warto polecić też zajęcia z dogo-terapeutą lub tzw. psem wspierającym. To niezwykle skuteczne ćwiczenie w parze, sprzyjające utrzymaniu prawidłowego zakresu ruchu kończyny górnej. Dogo-terapeuta powinien być tuż obok, na wyciągnięcie ręki, a osoba ćwicząca kończynę górną głaszcze go delikatnymi ruchami, nienasilającymi zmęczenia. Nie ma tu ustalonego limitu czasu, jest to ćwiczenie czynne, wolne i może trwać dowolnie długo, zwłaszcza w sytuacji, gdy terapeuta nie daje sygnału do zakończenia Twojej aktywności fizycznej.


PODSUMOWUJĄC:
Zachowujmy taki stopień aktywności, który jest najbardziej odpowiedni do naszego stanu funkcjonalnego. Tu nie musimy być nadmiernie ambitni, raczej rozsądni w dawkowaniu ruchu w codziennym funkcjonowaniu.
I nie możemy zapominać o drobnych przyjemnościach…

